СТАНЦИЯ ПЕРЕЛИВАНИЯ КРОВИ
ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ УЧРЕЖДЕНИЕ ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ ТЫВА
ГОРЯЧАЯ ЛИНИЯ
ЗВОНОК ПО РОССИИ БЕСПЛАНТЫЙ
8 800 333 33 30

Режим работы:
|
№ |
Дни |
Время работы |
|
|
Понедельник-Четверг |
8:00-12:00чч 14:00-16.00чч 12:00-13:00чч Работа с документацией обеденный перерыв: 13:00-14:00чч |
|
|
Пятница |
8:00-11.00чч 11:00-12:00чч Работа с документацией |
|
|
Суббота |
Объявляется дополнительно |
Тел. 8(39422) 7-75-75
8-923-544-02-20
Уважаемые доноры!
Информируем Вас, что в связи с достаточным количеством запасов крови и ее компонентов с 13.07.2023 г. по 07.08.2023 г. прием доноров крови будет осуществляться до 12:00 ч. с Понедельника по пятницу. После обеда приема не будет.
Приносим свои извинения за доставленные неудобства.
- Информация о материале
Рак толстой кишки (колоректальный рак) – это злокачественная опухоль различных отделов толстого кишечника (слепой, ободочной, сигмовидной, прямой кишки), происходящая из эпителия кишечной стенки. Симптоматика при раке толстой кишки включает абдоминальные боли, метеоризм, кишечные расстройства, нарушение кишечной проходимости, патологические примеси в каловых массах, слабость, исхудание. Рак толстой кишки может определяться при пальпации живота; для подтверждающей диагностики проводится колоноскопия с биопсией, ультрасонография, ирригоскопия, КТ, ЯМР, ПЭТ. Радикальными методами лечения являются одномоментные или поэтапные резекционные вмешательства.
Рак толстой кишки (колоректальный рак) – злокачественное новообразование, развивающееся из эпителиальной выстилки стенки толстого кишечника. Статистика по заболеваемости неутешительна: ежегодно в мире выявляется свыше 500 тыс. новых случаев колоректального рака, причем большая часть из них приходится на индустриально развитые страны - США, Канаду, страны Западной Европы, Россию. В структуре женской онкопатологии рак толстой кишки занимает 2-ое место после рака молочной железы, а у мужчин по частоте уступает лишь раку предстательной железы и раку легкого. Большинство случаев заболевания колоректальным раком приходится на лиц старше 50 лет; мужчины болеют в 1,5 раза чаще женщин. Тревожным фактором является поздняя выявляемость: у 60-70% больных рак толстой кишки обнаруживается на III-IV стадии.
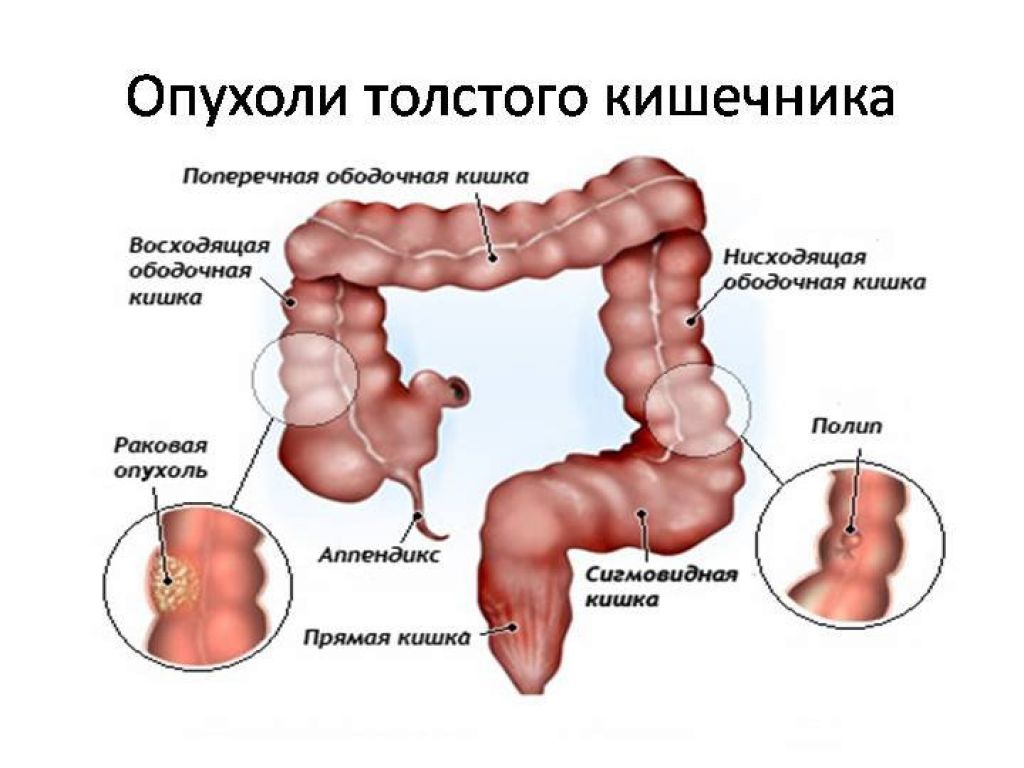
Причины
Многолетнее изучение и анализ проблемы позволили назвать наиболее значимые этиологические факторы, способствующие повышению риска развития рака толстой кишки, - это семейно-наследственные и алиментарные факторы, а также предраковые заболевания. В числе генетически детерминированных причин наибольшее значение имеет семейный полипоз, который практически в 100% случаев приводит к развитию рака толстой кишки. Кроме этого, повышенный риск развития колоректального рака имеют пациенты с синдромом Линча - в этом случае опухолевое поражение обычно развивается у лиц моложе 45 лет и локализуется в правых отделах ободочной кишки.
Исследуя зависимость частоты рака толстой кишки от характера питания и образа жизни, можно констатировать, что возникновению онкопатологии способствует преобладание в пищевом в рационе животных белков, жиров и рафинированных углеводов при дефиците растительной клетчатки; ожирение и метаболические нарушения, гипокинезия. Мутагенным и канцерогенным действием на клетки кишечного эпителия обладают различные химические соединения (ароматические углеводороды и амины, нитросоединения, производные триптофана и тирозина, стероидные гормоны и их метаболиты и др.).
Вероятность колоректального рака прогрессивно возрастает в условиях хронических запоров, длительного стажа курения, хронических заболеваний кишечника. В частности, к предраковым заболеваниям в колопроктологии отнесены: хронические колиты (НЯК, болезнь Крона), дивертикулярная болезнь толстого кишечника, одиночные полипы толстой кишки (аденоматозные и ворсинчатые полипы диаметром более 2 см озлокачествляются в 45-50% случаев).
Симптомы рака
Клинические признаки рака толстой кишки представлены 5 ведущими синдромами: болевым, кишечными расстройствами, нарушением кишечной проходимости, патологическими выделениями, ухудшением общего состояния больных. Абдоминальные боли являются наиболее ранним и постоянным признаком рака толстой кишки. В зависимости от локализации опухоли и стадии злокачественного процесса они могут быть различными по характеру и интенсивности. Пациенты могут характеризовать боли в животе, как давящие, ноющие, схваткообразные. При выраженной болезненности в правом подреберье необходимо исключить у больного холецистит и язвенную болезнь 12-перстной кишки; в случае локализации боли в правой подвздошной области дифференциальный диагноз проводится с острым аппендицитом.
Уже в начальных стадиях рака толстой кишки отмечаются симптомы кишечного дискомфорта, включающие отрыжку, тошноту, рвоту, потерю аппетита, ощущение тяжести и переполнения желудка. Одновременно развиваются кишечные расстройства, свидетельствующие о нарушении моторики кишечника и пассажа кишечного содержимого: диарея, запоры (или их чередование), урчание в животе, метеоризм. При экзофитно растущем раке толстой кишки (чаще всего левосторонней локализации) в конечном итоге может развиться частичная или полная обтурационная кишечная непроходимость.
О развитии рака дистальных отделов сигмовидной и прямой кишки может свидетельствовать появление в испражнениях патологических примесей (крови, слизи, гноя). Обильные кишечные кровотечения возникают редко, однако длительная кровопотеря приводит к развитию хронической постгеморрагической анемии. Нарушение общего самочувствия при раке толстой кишки связано с интоксикацией, вызванной распадом раковой опухоли и застоем кишечного содержимого. Больные обычно жалуются на недомогание, утомляемость, субфебрилитет, слабость, исхудание. Иногда первым симптомом рака толстой кишки становится наличие пальпаторно определяемого образования в животе.
В зависимости от клинического течения выделяют следующие формы рака толстой кишки:
токсико-анемическую – в клинике преобладают общие симптомы (лихорадка, прогрессирующая гипохромная анемия).
энтероколитическую – основные проявления связаны с кишечными расстройствами, что требует дифференциации рака толстой кишки с энтеритом, колитом, энтероколитом, дизентерией.
диспепсическую – симптомокомплекс представлен желудочно-кишечным дискомфортом, напоминающим клинику гастрита, язвенной болезни желудка, холецистита.
обтурационную – сопровождается прогрессирующей кишечной непроходимостью.
псевдовоспалительную – характеризуется признаками воспалительного процесса в брюшной полости, протекающего с повышением температуры, абдоминальными болями, лейкоцитозом и пр. Данная форма рака толстой кишки может маскироваться под аднексит, аппендикулярный инфильтрат, пиелонефрит.
атипичную (опухолевую) – опухоль в брюшной полости выявляется пальпаторно на фоне видимого клинического благополучия.
Диагностика
Целенаправленный диагностический поиск при подозрении на рак толстой кишки включает клиническое, рентгенологическое, эндоскопическое и лабораторное обследование. Ценные сведения могут быть получены при объективном осмотре, пальпации живота, перкуссии брюшной полости, пальцевом исследовании прямой кишки, гинекологическом исследовании.
Рентгенологическая диагностика предполагает обзорную рентгенографию брюшной полости, ирригоскопию с применением контрастного вещества. С целью визуализации опухоли, взятия биопсии и мазков для цитологического и гистологического исследования проводится ректосигмоскопия и колоноскопия. К числу информативных методов топической диагностики принадлежат ультрасонография толстого кишечника, позитронно-эмиссионная томография.
Лабораторная диагностика рака толстой кишки предусматривает исследование общего анализа крови, кала на скрытую кровь, определение раково-эмбрионального антигена (РЭА). С целью оценки распространенности злокачественного процесса выполняется УЗИ печени, МСКТ брюшной полости, УЗИ малого таза, рентгенография грудной клетки, по показаниям - диагностическая лапароскопия или эксплоративная лапаротомия.
КТ органов брюшной полости. Злокачественная опухоль слепой и восходящей ободочной кишки
КТ органов брюшной полости. Злокачественная опухоль слепой и восходящей ободочной кишки
Рак толстой кишки требует дифференциации со многими заболеваниями самого кишечника и смежных с ним органов, в первую очередь, - хроническим колитом, неспецифическим язвенным колитом, болезнью Крона, актиномикозом и туберкулезом толстой кишки, доброкачественными опухолями толстой кишки, полипозом, дивертикулитом, кистами и опухолями яичников.
Лечение рака толстой кишки
Радикальный способ лечения патологии предполагает проведение резекционных вмешательств на ободочной, сигмовидной или прямой кишке. Характер операции и объем резекции зависит от локализации и распространенности опухолевой инвазии. При раке толстой кишки возможно проведение как одномоментных, так и поэтапных оперативных вмешательств, включающих резекцию кишки и наложение колостомы с последующей реконструктивной операцией и закрытием кишечной стомы. Так, при поражении слепой и восходящего отдела ободочной кишки показана правосторонняя гемиколэктомия; при раке поперечно-ободочной кишки - ее резекция, при опухоли нисходящего отдела - левосторонняя гемиколэктомия, при раке сигмовидной кишки – сигмоидэктомия.
Хирургический этап лечения рака толстой кишки дополняется послеоперационной химиотерапией. В запущенных неоперабельных случаях производится паллиативная операция (наложение обходного кишечного анастомоза или кишечной стомы), химиотерапевтическое и симптоматическое лечение.
Прогноз
Прогноз рака толстой кишки зависит от стадии, на которой был диагностирован опухолевый процесс. При выявлении онкопатологии на стадии Т1 отдаленные результаты лечения удовлетворительные, 5-летняя выживаемость составляет 90-100 %; на стадии Т2 – 70%, Т3N1-2 – около 30%. Профилактика рака толстой кишки предполагает диспансерное наблюдение групп риска, лечение предраковых и фоновых заболеваний, нормализацию питания и образа жизни, проведение скрининговых исследований (кала на скрытую кровь и колоноскопии) лицам старше 50 лет. Пациенты, оперированные по поводу колоректального рака, для своевременной диагностики рецидива рака толстого кишечника в первый год каждые 3 месяца должны проходить осмотры у онколога, включающие пальцевое исследование прямой кишки, ректороманоскопию, колоно- или ирригоскопию.
Автор: Конева Е.В., врач-травматолог-ортопед
Иллюстрации: Вишняков В.Н.
- Информация о материале

Соль – это хлорид натрия. И это наидревнейшая приправа к пище. Были времена, когда соль ценилась больше золота, но сегодня слава этой приправы довольно противоречива.
Некоторые считают, что это белая смерть, и рекомендуют ее не использовать вообще в процессе приготовления пищи. Большинство призывает к умеренности. Ученые утверждают, что 30- граммовая доза соли является смертельной для человеческого организма, так как одновременное
потребление такого количества соли неизбежно приведет к отеку тканей и мозга. Так что же такое соль? Нужна ли она человеку и в каких количествах?
О пользе соли.
Человеческому организму соль крайне необходима. Она помогает нашим почкам контролировать количество воды в крови. Натрий, содержащийся в соли, является важным участником поддержания кислотнощелочного и водного балансов, он обеспечивает передачу нервных импульсов и работу мышечных сокращений. Хлор необходим в процессе
производства желудочного сока. Выполняет он и ряд других важных функций, среди которых – выработка фермента амилазы, который необходим для усваивания пищи. Таким образом, соль является естественным стимулятором ферментов, и если ее полностью исключить из рациона, то нарушится работа пищеварительной системы, что грозит потерей чувства вкуса, слабостью, быстрой утомляемостью, одышкой, судорогами и перебоями в работе сердца.
Вред соли.
Перебарщивать с употреблением соли не следует. Если употреблять слишком много соли, вода будет возвращаться в кровоток, что автоматически повысит кровяное давление. С потреблением больших количеств соли связана высокая распространенность гипертонии и повышенная заболеваемость и смертность от инсульта. У пациентов, которые съедают
больше 5 г. соли в сутки, развивается дисфункция микробиоты кишечника, который является одним из самых важных органов в продлении жизни человека.
Какую соль лучше употреблять?
Считается, что лучше всего употреблять морскую соль, не усовершенствованную цивилизацией, не рафинированную. Она содержит 85-95% хлорида натрия, остальные 5-15% занимают всевозможные соединения химических элементов (в морской соли их около 84). Но даже такой органической соли не стоит употреблять больше нормы.
Нормы потребления соли.
Согласно ВОЗ, взрослым рекомендуется потреблять не более 5 г. соли в день. Для детей рекомендация еще меньше: 2 г соли в день. Однако, по мнению некоторых исследователей, человеческому организму необходимо и достаточно всего лишь 2-3 г. в день, а в случае усиленного потоотделения – чуть больше.
При этом в настоящее время ежедневное потребление соли составляет от 8 (8,7 г. в Нидерландах) до 19 г. (Казахстан), что значительно превышает данную рекомендацию. По имеющимся оценкам, снижение потребление соли даже на 15% позволит предупредить 8,5 млн. случаев преждевременной смертности в следующие 10 лет, а также снизить уровень расходов, связанным с оказанием необходимой медицинской помощи лицам, употребляющим большое количество соли. Государства-члены ВОЗ
согласились добиться сокращения соли на 30% к 2025 году, в качестве одного из приоритетных мероприятий в области борьбы с неинфекционными заболеваниями.
В некоторых странах Европы, в том числе и в России, до 75-80% соли, потребляемой людьми ежедневно, поступает из готовых продуктов питания. Многим людям не известно об этом показателе. Большинство людей съедают намного больше этого количества, поскольку соль скрыта в таких продуктах, как хлеб, сыр, консервированные и обработанные мясные колбасы, сосиски, рыбные консервы, деликатесы. Предпочтение соленой пищи ослабевает, если постепенно снижать потребление соли. Следует иметь ввиду, что
такие продукты как хлеб и переработанное мясо (колбасы, сосиски, деликатесы) являются основными источниками поступления соли. 100 г. хлеба может содержать более 1 г. поваренной соли, в круасане -0,5 г., одно яйцо содержит 0,26 г., сыр в 100 г. содержит в среднем 2 г., столовая ложка соевого соуса содержит 2,75 г. соли, кетчупа – 0,3 г., майонеза – 0,11 г. Рекомендуется отдавать предпочтение ржано-пшеничным сортам или бородинскому хлебу. Можно вообще не добавлять соль в еду ни во время
приготовления, ни за столом.
Вот несколько простых способов уменьшить потребление соли: - не забывайте читать этикетки, на них некоторые производители указывают количество соли;
- пищевые продукты, содержащие много соли (копченые, консервированные, маринованные и вяленые продукты и деликатесы), нужно есть в малых количествах и не употреблять регулярно;
- следует увеличить потребление продуктов, в которых содержится мало соли, таких как овощи и фрукты;
- необходимо уменьшить количество соли, добавляемой при приготовлении пищи: вместо нее для придания аромата можно добавлять травы и специи, лимон, масла;
- не нужно добавлять соль в пищу автоматически, нужно вначале попробовать еду.
Рекомендуется использовать в пищу соль, йодированную путем добавления йодата калия.
Крайне важно, чтобы все страны закладывали прочный фундамент для формирования грамотности в вопросах здоровья. Люди имеют право знать, как рацион питания и потребление соли влияют на их благополучие и будущее. Необходимо делать правильный выбор в пользу более здоровых продуктов питания.
- Информация о материале
Министерство здравоохранения Республики Тыва и ГБУЗ РТ «Республиканский онкологический диспансер» объявляет с 10 по 16 октября 2022 года о проведении недели борьбы с раком груди, приуроченный к Всемирному дню борьбы с раком груди.
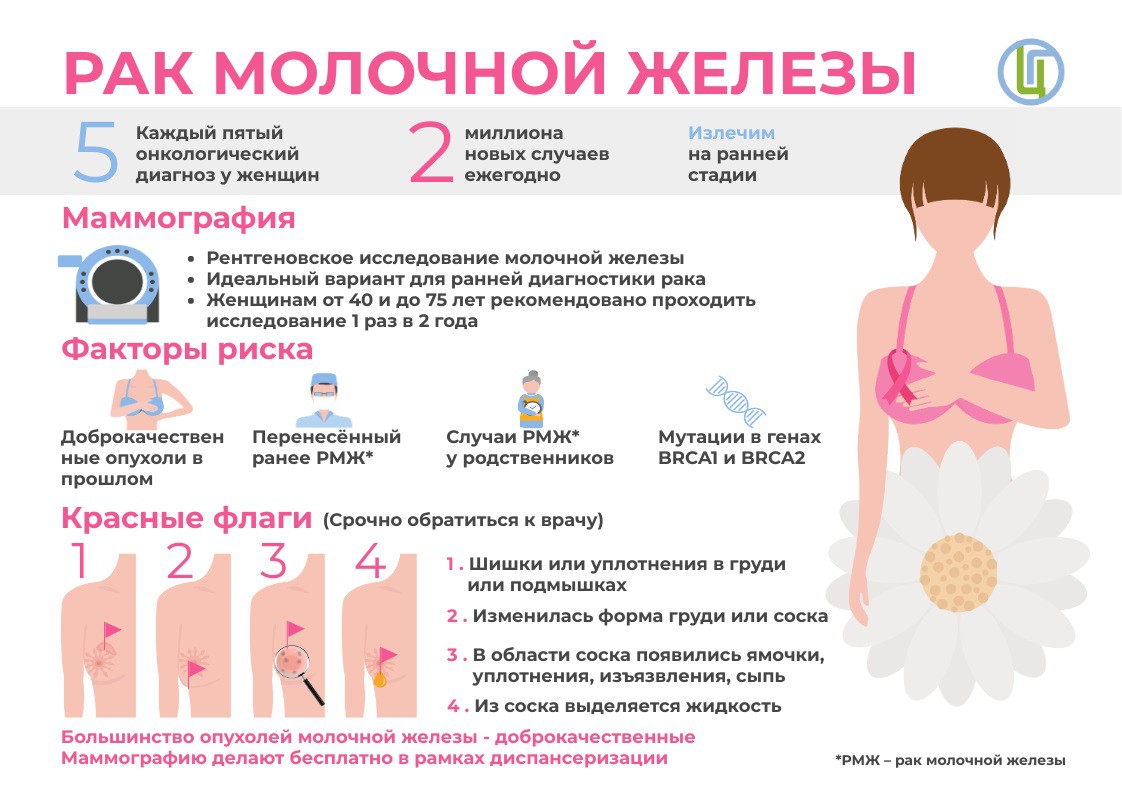
ПРОФИЛАКТИКА РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
Злокачественные новообразования молочной железы занимают лидирующее положение среди онкологических заболеваний, стоят на 3 месте по распространенности в мире и имеют тенденцию к росту.
К факторам риска развития заболевания относятся:
— наследственность по женской линии; риск развития онкологического заболевания увеличивается с возрастом, так как в интервале 40-60 лет в период наступления менопаузы происходит снижение адаптационных возможностей и устойчивости эндокринной системы, хотя в последнее время рак молочной железы стал встречаться у молодых женщин;
— изменение гормонального статуса в течение жизни, на что могут повлиять болезни эндокринной системы, печени, хронические воспалительные процессы яичников, переохлаждение, травмы, частые стрессовые ситуации, рождение первого ребенка после 30 лет или отсутствие детей;
— значительную роль играет частое длительное пребывание под прямыми солнечными лучами, аборты, употребление продуктов с высоким содержанием жиров животного происхождения, холестерина, сахара.
На ранней стадии рак молочной железы может протекать бессимптомно. По мере роста опухоли возникают уплотнения или припухлости в молочной железе или подмышечной области, иногда — покраснения, жжение, изменение формы груди, шелушение кожи, мокнутие соска.
МЕРЫ ПРОФИЛАКТИКИ
Для профилактики рака молочной железы следует регулярно проходить:
- В возрасте 20-40 лет осмотры в смотровом кабинете 1 раз в год;
- Ультразвуковое обследование молочных желез после 40 лет 1 раз в 2 года;
- Рентгеновское профилактическое обследование молочных желез (маммографию) после 40 лет 1 раз в 2 года;
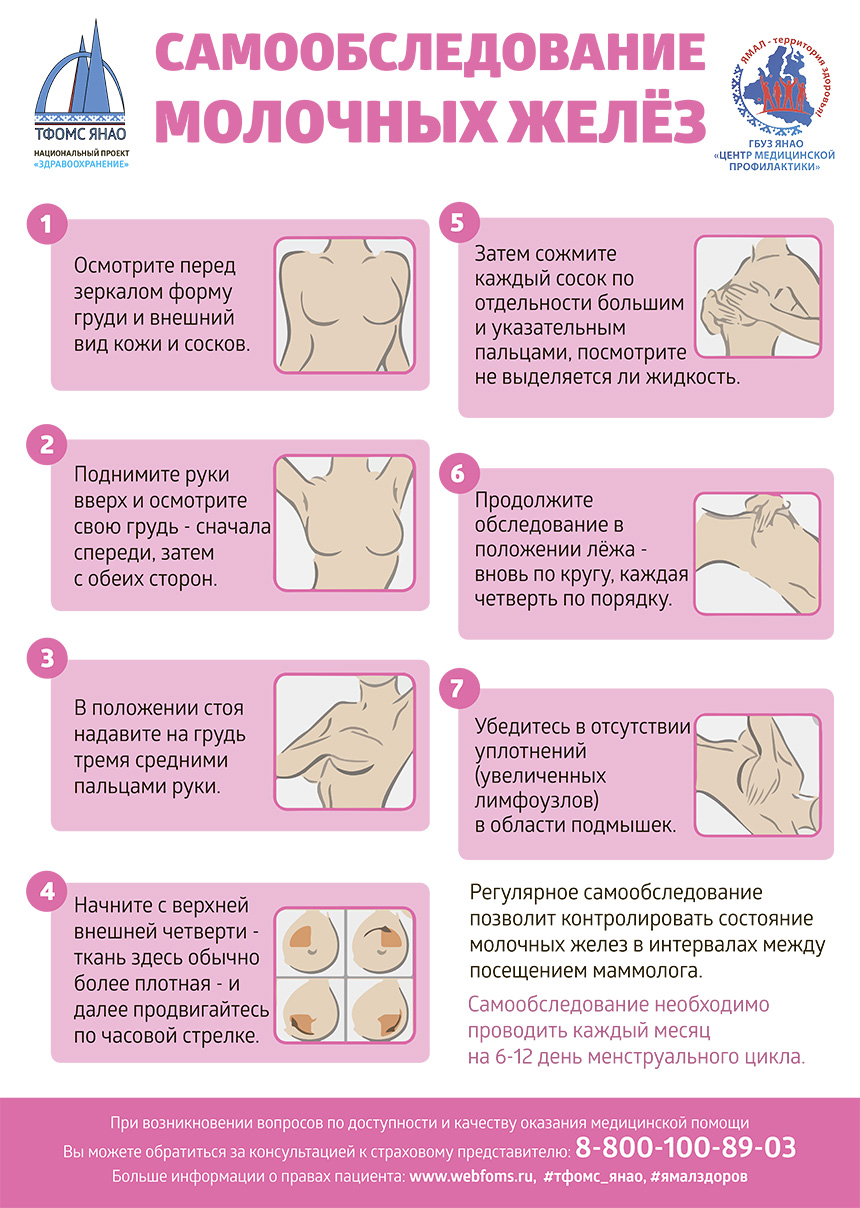
- Несмотря на стремительный прогресс возможностей диагностической техники, самообследование молочной железы остается самым ранним и доступным методом выявления опухолей данной локализации. Самообследование молочных желез проводится 1 раз в месяц в первую неделю после менструации, сначала стоя перед зеркалом с опущенными руками, затем – с поднятыми вверх руками, обращая внимание на изменение формы или размера одной из молочных желез, наличие выделений из соска, на его втяжение, изменение формы ареалы, на участки втяжения или выбухания молочной железы. Ощупывание (пальпация) осуществляется стоя и лежа на спине в трех положениях: рука поднята вверх, за голову, рука отведена в сторону, опущена вниз вдоль тела. Кончиками пальцев противоположной руки проводятся круговые негрубые движения по часовой стрелке от области соска по периферии железы. В положении лежа под лопатку со стороны обследуемой молочной железы подкладывается плоская подушка. Для выявлений выделений из сосков внимательно осматривается белье, умеренно пальцами сдавливается каждый сосок у основания.
- При выявлении изменений следует немедленно обратиться к врачу.
В профилактике заболеваний молочной железы очень важно:
- Не переохлаждаться; зимой и весной принимать препараты, содержащие витамины А, В1, В2, С, Е и микроэлементы – йод, селен;
- Заниматься закаливанием;
- Проводить курсы профилактического лечения и лечения обострений хронических заболеваний печени, щитовидной железы, репродуктивной системы;
- Научиться справляться со стрессами;
- Ввести в меню больше овощей и фруктов, ограничить прием высококалорийной пищи;
- Проконсультироваться с врачом о мерах предохранения нежелательной беременности;
- Ограничить пользование телевизором, компьютером, мобильным телефоном;
- Отказаться от вредных привычек.

В соответствии с Федеральным законом № 125-ФЗ «О донорстве крови и ее компонентов» нагрудным знаком «Почётный донор России» награждаются граждане, сдавшие безвозмездно:
- цельную кровь 40 и более раз,
- плазму 60 и более раз,
- цельную кровь 25 и более раз и плазму крови в общем количестве 40,
- цельную кровь менее 25 и плазму крови в общем количестве 60.












